Waarom doet het pijn en waarom verdwijnt het niet vanzelf?
Waarom doet het pijn en waarom verdwijnt het niet vanzelf?
Laten we eerst bekijken hoe en in welke tijdsduur de aandoening ontstaat die uiteindelijk tot een tussenwervelschijfhernia leidt.
Een lumbale tussenwervelschijfhernia (hernia nuclei pulposi in de onderrug) ontwikkelt zich niet van de ene op de andere dag. Het ontstaat in de loop van jaren, soms decennia, terwijl de stabiliserende rug- en houdingsspieren geleidelijk verzwakken en atrofiëren.
Zitten levensstijl, eenzijdige belasting, langdurig staand werk of chronische overbelasting door zwaar fysiek werk: het leidt allemaal tot hetzelfde. De rugstabilisatoren verzwakken en verliezen hun functie, waardoor de tussenwervelschijven meer belasting moeten dragen. Zonder de steun van sterke spieren kan de toenemende druk niet door de schijf worden opgevangen – het moment komt dat de kern naar buiten puilt of afscheurt, net zoals een gevulde donut uitpuilt als je erop drukt.
 De kern van de hernia
De kern van de hernia
Een hernia is in de kern vaak een gevolg van tekortschietende beschermende en stabiliserende spierfuncties rondom de wervelkolom (met andere woorden: zwakke houdingsspieren). Als deze spieren weer sterker worden, stabiliseert de wervelkolom, neemt de druk op de tussenwervelschijven af en kunnen de klachten verminderen.
De logica van herniarevalidatie volgt hieruit: als het probleem door spierzwakte wordt veroorzaakt, dan is het versterken van het spierstelsel de basis van de oplossing.
Belangrijk om te weten is dat spieren alleen door contractie sterker worden. Geneesmiddelen, injecties of zelfs chirurgie versterken de spier niet. Rust en ontzien werken al helemaal niet – dat verergert de spierzwakte.
De meest effectieve manier om spieren te versterken is oefentherapie – daarmee kunnen klachten worden voorkomen.
Als er al een hernia is ontstaan, kan fysiotherapie helpen – maar dan kan pijn een belangrijke belemmering zijn. Wanneer de hernia actief is, zijn bewegingen en oefeningen pijnlijk. Daardoor doet de patiënt de oefeningen minder vaak en met lagere intensiteit. Ontspannen, niet-gebruikte spieren verzwakken in plaats van sterker te worden en de pijn blijft bestaan. De vicieuze cirkel is compleet.
Deze ongunstige cirkel kan doorbroken worden met behulp van elektrische spierstimulatie. Meestal raden we EMS niet aan als vervanging van oefeningen, maar als aanvulling en om de effectiviteit van de therapie te vergroten.
Er zijn situaties waarin de pijn zo hevig is dat zelfs de meest voorzichtige oefeningen niet mogelijk zijn. Dan is spierstimulatie praktisch gezien vaak de enige manier om de pijn zoveel te laten afnemen dat fysiotherapie überhaupt uitvoerbaar wordt.
 Hoe kan EMS helpen bij wervelkolomrevalidatie?
Hoe kan EMS helpen bij wervelkolomrevalidatie?
De kern van elektrische spierstimulatie (EMS), ook aangeduid als neuromuscular electrical stimulation (NMES), is dat het apparaat via de huid elektrische impulsen naar de spieren stuurt, waarop die spieren reageren met contracties – precies zoals bij een vrijwillige beweging.
Het resultaat is zichtbaar en voelbaar: spiercontractie.
Het is belangrijk twee verschillende werkingsmechanismen te onderscheiden die in de behandeling van rugklachten worden toegepast:
Het primaire doel van EMS/NMES bij herniarevalidatie is het opwekken van spiercontracties, vooral van die diepe stabiliserende spieren die bij chronische pijn nauwelijks vrijwillig geactiveerd worden.
Onderzoek laat zien dat bij toepassing van NMES met elektroden geplaatst rond het L4–L5-niveau zowel de multifidus als de diepliggende buikspieren geactiveerd kunnen worden – het apparaat werkt dus rug- en buikspieren tegelijk.1,3
Dit effect is vooral belangrijk wanneer de patiënt door pijn niet in staat is deze spieren vrijwillig en met voldoende kracht samen te trekken – EMS neemt als het ware ‘het werk over’ en voert de spieractiviteit uit.
TENS (transcutaneous electrical nerve stimulation) werkt via een ander mechanisme: het stimuleert geen spier, maar de sensorische zenuwen en remt daarmee de doorgang van pijnsignalen naar de hersenen (poorttheorie). Het resultaat: pijnvermindering tijdens de behandeling en kort daarna.2
De wetenschappelijke literatuur geeft echter duidelijk aan: TENS op zichzelf is niet voldoende voor herniarevalidatie. Het vermindert de pijn, maar versterkt de spieren niet, verbetert de functionele capaciteiten niet en activeert de diepe stabilisatoren niet. Alleen pijnstilling leidt niet tot blijvende verbetering.
De juiste rol van TENS is dan ook: als voorbereiding op de oefeningen, zodat fysiotherapie bij verminderde pijn met meer intensiteit en langere duur kan worden uitgevoerd.
Onderzoek wijst uit dat de meest effectieve aanpak de gecombineerde toepassing van NMES en bewegings-/motorcontroleretraining (MCE) is. Een gerandomiseerde studie uit 2021 liet zien dat de gecombineerde NMES+MCE-groep significant meer verbetering in multifidus-activatie bereikte dan de groep die alleen oefende.4
De logica is dat NMES de diepe rugspieren ‘voorverwarmt’ en vooraf activeert, waardoor ze bij de oefensessies effectiever kunnen meedoen. Dit werkt als neurologische priming: het apparaat wekt spiervezels die door de hernia-gerelateerde remming niet door het brein worden aangestuurd.
Samengevat: NMES of EMS + actieve stabiliserende oefeningen = de meest effectieve thuisrevalidatiecombinatie wanneer pijn, postoperatieve toestand of bewegingsbeperkingen vrijwillig trainen in de weg staan.
Waarom is fysiotherapie op zichzelf niet altijd voldoende?
Veel mensen staan er verbaasd over: ze volgden de voorgeschreven 10–15 fysiotherapiesessies en toch werd er geen resultaat geboekt. Daarvoor zijn enkele goed identificeerbare redenen.
| Veelvoorkomende problemen met fysiotherapie | Waarom gebeurt dit? | Hoe EMS kan helpen |
|---|---|---|
| Te kort, te zelden | Dagelijks 15 minuten oefenen is niet voldoende voor duurzame spieropbouw. Topsporters trainen jaren – chronische atrofie geneest niet in 2 weken. | EMS kan meerdere keren per dag worden toegepast, vult de oefeningen aan en compenseert het tekort aan spierarbeid. |
| Pijn belemmert | Als oefeningen pijnlijk zijn, doet de patiënt ze minder en minder intensief. De spier krijgt onvoldoende prikkels. | EMS veroorzaakt spiercontracties zonder of met minder pijn. Een TENS-voorbehandeling kan de pijn verder verminderen. |
| De diepe spieren activeren niet | Diepe spieren worden bij chronische pijn neurologisch geremd – zelfs als de patiënt oefeningen doet, werken deze spieren niet adequaat. | Stimulatie richt zich rechtstreeks op de spieren en omzeilt centraal neurologische beperkingen.1,3 |
| Gebrek aan motivatie en volharding | 6–8 maanden consequent, intensief oefenen is vanuit zichzelf lastig vol te houden, zeker als verbetering langzaam optreedt. | EMS is gemakkelijker in het dagelijkse schema in te passen, kan in liggende positie worden toegepast en voelbare spieractiviteit geeft directe feedback dat het ‘werkt’. |
 EMS vervangt op lange termijn de oefeningen niet
EMS vervangt op lange termijn de oefeningen niet
Elektrische spierstimulatie is een effectief hulpmiddel, maar leun er niet uitsluitend op! Aanvankelijk is de rol van EMS vaak heel belangrijk. Zodra de pijn genoeg is afgenomen om oefeningen mogelijk te maken, is geleidelijk meer oefentherapie en minder EMS nodig. Op termijn wordt EMS dus een aanvulling.
Bij welke rugproblemen en wanneer is het zinvol EMS toe te passen?
Een hernia is niet bij iedereen hetzelfde. Hieronder vind je richtlijnen wanneer en hoe EMS in de revalidatie kan worden geïntegreerd, afhankelijk van de situatie.
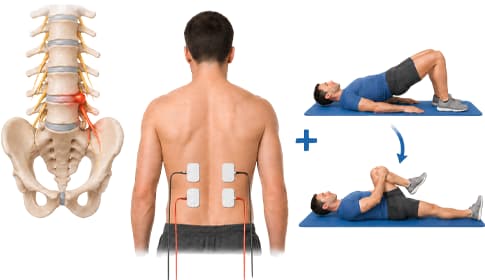
Bij de klassieke lumbale hernia kan EMS vooral de werking van de houdingsspieren ondersteunen (multifidus, paraspinales, transversus abdominis). Het is met name nuttig als pijn het uitvoeren van de benodigde intensiteit en frequentie van oefentherapie belemmert. Met een 4-kanaals opstelling kunnen rug- en buikwand tegelijkertijd worden gestimuleerd.1
Tussenwervelschijfdegeneratie en verkalking van de wervelkolom gaan ook vaak gepaard met verzwakking van het spierstelsel. EMS kan ook hier via spierstimulatie helpen: actieve spieren verbeteren de doorbloeding van weefsels rond de schijf en verminderen de statische druk op de wervelkolom.5
Bij ischias toonde een klinische studie (Wang et al., 2018) dat elektrostimulatie de pijn significant verminderde en de klinische symptomen verbeterde bij ischias veroorzaakt door een hernia.2 Belangrijk: bij ischias is altijd medische consultatie noodzakelijk om het behandelingsprotocol vast te stellen.
Veel mensen gaan van revalidatie naar huis met het besef wat ze moeten doen, maar thuis is stabiliserende oefentherapie lastiger: er is geen fysiotherapeut, geen toezicht en motivatie neemt snel af. Een thuiselektrostimulator kan dan de voortzetting van spierarbeid ondersteunen en de thuis uitgevoerde stabiliserende oefeningen aanvullen.
 Thuiselektrostimulators voor wervelkolomrevalidatie
Thuiselektrostimulators voor wervelkolomrevalidatie
Bij lumbale hernia is voor thuisgebruik doorgaans een apparaat met minimaal 4 kanalen nodig, zodat rug- en buikwand tegelijkertijd behandeld kunnen worden. Hieronder presenteer ik apparaten die vanwege hun klinische programma’s geschikt zijn voor gestructureerde revalidatiebehandelingen.
Globus Genesy 300 Pro
Beide apparaten beschikken over een breed scala aan programma’s en zijn semi-professioneel. Dankzij hun gedetailleerde NMES- en spierversterkende protocollen zijn ze geschikt voor langere, gestructureerde revalidatiebehandelingen.
Welk programma moet ik gebruiken?
Voor wervelkolomrevalidatie moeten primair de EMS (spierversterkende) programma’s van het apparaat worden gebruikt om spieren te activeren en te versterken. TENS-programma’s kunnen helpen de pijn te verminderen, vooral vóór of na oefeningen. Concrete parameters en elektrodaplatsering vind je in het gedetailleerde programma-overzicht.
 Voordat je met thuiselektrostimulatie begint
Voordat je met thuiselektrostimulatie begint
EMS-behandeling is over het algemeen veilig, maar er zijn situaties waarin medisch overleg noodzakelijk is of waarin de behandeling niet toegepast mag worden.
Wanneer NIET EMS op de onderrug toepassen?
- Actieve, acute ontstekingsfase – als de hernia actief is met hevige uitstralende pijn, is eerst pijnbestrijding nodig. In dat geval wordt EMS die sterke contracties opwekt nog niet aangeraden.
- Oudere geïmplanteerde elektrische apparaten (bv. pacemaker, spinale stimulator) kunnen interfereren met de behandeling. Overleg in elk geval met je arts.
- Zwangerschap – stimulatie van de buik- en lendenregio is bij zwangere vrouwen gecontra-indiceerd.
- Kanker in het behandelde gebied – bij een maligne tumor in de nabijheid mag elektrostimulatie niet worden toegepast.
- Vers operatieterrein – tot de wondgenezing voltooid is (meestal min. 2–3 weken) moet stimulatie van het gebied worden vermeden.
- Huidziekte, wond of gevoelloosheid in het behandelde gebied – op beschadigde huid mogen geen elektroden geplaatst worden; bij gevoelloosheid is de stroomintensiteit niet adequaat te controleren.
Overleg met je behandelend arts
Bij een hernia wordt altijd aangeraden om thuiselektrostimulatie te bespreken met je behandelend arts of fysiotherapeut, zeker als er neurologische symptomen zijn (tintelingen, zwakte). EMS is een aanvullende behandeling – het vervangt geen volledige medische zorg.
 Wetenschappelijke achtergrond
Wetenschappelijke achtergrond
Hieronder vat ik de studies samen die de wetenschappelijke basis vormen voor het gebruik van EMS/NMES in wervelkolomrevalidatie.
NMES activeert de diepe rugstabilisatoren (Kim et al., 2016)
In een groep van dertig patiënten werden drie verschillende NMES-protocollen onderzocht: alleen buik, alleen dorsaal en gelijktijdige buik+dorsale stimulatie. Alle drie protocollen verhoogden significant de dikte van de onderzochte stabiliserende spieren (multifidus, transversus abdominis, obliquus internus) vergeleken met rust. De beste resultaten werden gevonden bij gelijktijdige plaatsing van buik- en rugelektroden.3
EMS + oefeningen effectiever dan alleen oefeningen (Songjaroen et al., 2021)
Een gerandomiseerde studie met 25 gezonde en 35 personen met motorcontrolestoornissen concludeerde dat de combinatie NMES+MCE significant betere multifidus-activatie gaf dan oefentherapie alleen. De onderzoekers stellen dat de vooraf activerende werking van NMES de diepe spieren voorbereidt op de oefeningen.4
Elektrostimulatie vermindert pijn bij ischias (Wang et al., 2018)
Honderd patiënten met ischias door een hernia werden gerandomiseerd naar controle- en interventiegroepen. De elektrostimulatiebehandeling in de interventiegroep resulteerde vier weken na aanvang significant in lagere pijnscores (PRI, PPI en VAS) vergeleken met standaard tractiebehandeling.2
TENS op zichzelf is niet voldoende (França et al., 2019)
Een gerandomiseerde studie bij veertig patiënten met lumbale hernia vergeleek motor control training (MCT) met TENS. Resultaat: MCT was effectiever in pijnreductie, verbetering van functionele capaciteit en activatie van de transversus abdominis. TENS was alleen effectief voor pijnverlichting – niet voor spierfunctie of beperking.5
Systematische review: EMS verbetert rompstabiliteit (2023)
Een systematische review en meta-analyse uit 2023 evalueerde tien onderzoeken naar de effecten van lumbaire elektrostimulatie (EMS, NMES, TENS, IFC) op wervelkolomspieren. Op basis van beperkte evidentie bleken zowel EMS als de combinatie EMS+oefeningen effectiever dan passieve controles bij het verbeteren van rommestoestand en uithoudingsvermogen. NMES overtrof de passieve controle ook op spierkracht.6
Hoe integreer je EMS in je wervelkolomrevalidatie?
Sleutel tot succes is regelmaat en progressie. Hieronder enkele concrete basisprincipes om te volgen.
Basisprincipes van EMS-behandeling bij hernia
Begin met lage intensiteit: in de eerste dagen ga je net boven de voelgrens zitten – je voelt de elektrische impuls, maar een sterke spiertrekking is nog niet nodig. Verhoog de intensiteit geleidelijk totdat er ook zichtbare spiercontractie optreedt.
Twee regio’s, vier kanalen: indien mogelijk behandel je gelijktijdig beide zijden van de onderrug en het onderste buikgebied (transversus abdominis). Onderzoek toont aan dat deze gecombineerde opstelling de beste resultaten geeft.3
Dagelijkse behandeling, niet één of twee keer per week: het effect is cumulatief. Eén, bij voorkeur twee keer per dag 20–30 minuten is thuis realistisch haalbaar en dit is de minimale prikkelomvang die nodig is voor duurzame spieropbouw.
EMS vóór of na oefeningen: EMS kan zowel vóór als na fysiotherapie worden toegepast. Vooraf activeert het het spierweefsel; na de oefening kan een "Actieve regeneratie"-programma het bewerkte spierweefsel ontspannen en pijn verminderen.
Geduld! Minstens 3–4 maanden: net zoals spierzwakte niet in één of twee weken is ontstaan, kost het tijd om spieren weer op te bouwen. Wie minimaal 3–4 maanden regelmatig het gecombineerde (EMS + oefeningen) programma uitvoert, kan substantiële verbetering verwachten.
 Veelgestelde vragen
Veelgestelde vragen
EMS en gecombineerde bewegingsbehandeling beloven niet per se een operatie te voorkomen – dat kan alleen je arts beoordelen op basis van je individuele situatie, beeldvorming en neurologische symptomen. Wat onderzoek laat zien: conservatieve behandeling (waaronder EMS) kan in veel gevallen een operatie overbodig maken, vooral bij vroeg en consequent gebruik. Als er neurologische uitval is (spierzwakte in het been, verlies van gevoel, incontinentie) is een operatie echter niet uitstelbaar.
Beide dienen een verschillend doel en idealiter worden ze samen gebruikt. TENS vermindert pijn via het zenuwstelsel – met een snelle, tijdelijke werking. EMS traint de spier en draagt op de lange termijn bij aan herstel van spiermassa. Bij herniarevalidatie is het spierversterkende EMS-programma belangrijker – TENS helpt om de pijn voldoende te verminderen zodat EMS en oefeningen uitvoerbaar zijn. De beste keuze is een apparaat dat beide programma’s biedt.
Volgens onderzoek is de meest effectieve opstelling: twee elektroden aan beide zijden van de onderrug (op L4–L5 niveau, ongeveer 2–3 cm van de processus spinosi) en twee elektroden op het onderste buikgebied (onder de navel, gebied van de transversus abdominis). Deze vier-elektroden opstelling activeert gelijktijdig de rug- en buikstabilisatoren. De gedetailleerde elektrodaplaatsingsgids vind je in het gerelateerde EMS-programma-artikel.
Realistisch: pijnvermindering kan binnen enkele weken optreden als je EMS en oefeningen consequent toepast. Voor substantiële spieropbouw en blijvende verbetering is minstens 6–8 maanden regelmatige dagelijkse inspanning nodig. Dat is geen beperking van het apparaat – de spierbiologie heeft gewoon tijd nodig om zich te herstellen en sterker te worden.
Onderzoek naar diepe buikstabilisatoren liet zien dat 50 Hz NMES meer spierdikte-toename gaf dan 20 of 80 Hz. Voor multifidus-activatie wordt typisch een frequentie tussen 30–50 Hz aanbevolen, terwijl pijnverlichtende TENS-programma’s meestal in het 80–150 Hz bereik liggen. De meeste thuiselektrostimulators bieden deze opties als voorgeprogrammeerde programma’s.
 Samenvatting – Korte overzicht
Samenvatting – Korte overzicht
Bronnen
- Yun SJ, Park HJ, Cha YJ, Oh JW (2014). Activations of deep lumbar stabilizing muscles by transcutaneous neuromuscular electrical stimulation of lumbar paraspinal regions. Annals of Rehabilitation Medicine. PubMed: 25229029
- Wang L, Fan W, Yu C, Lang M, Sun G (2018). Clinical effects of electrical stimulation therapy on lumbar disc herniation-induced sciatica and its influence on peripheral ROS level. Journal of Musculoskeletal and Neuronal Interactions. PubMed: 30179218
- Kim SY, Kim JH, Jung GS, Baek SO, Jones R, Ahn SH (2016). The effects of transcutaneous neuromuscular electrical stimulation on the activation of deep lumbar stabilizing muscles of patients with lumbar degenerative kyphosis. Journal of Physical Therapy Science. PMC4792980
- Songjaroen S, Sungnak P, Piriyaprasarth P, Wang HK, Laskin JJ, Wattananon P (2021). Combined neuromuscular electrical stimulation with motor control exercise can improve lumbar multifidus activation in individuals with recurrent low back pain. Scientific Reports. PubMed: 34285318
- França FJR, Callegari B, Ramos LAV, Burke TN, Magalhães MO, Comachio J, Marques AP (2019). Motor Control Training Compared With Transcutaneous Electrical Nerve Stimulation in Patients With Disc Herniation With Associated Radiculopathy. American Journal of Physical Medicine and Rehabilitation. PubMed: 30247159
- Moutzouri M, Falla D, Moore A, Rushton A (2023). The Effect of Transcutaneous Electrotherapy on Lumbar Range of Motion and Paraspinal Muscle Characteristics in Chronic Low Back Pain Patients: A Systematic Review and Meta-Analysis. Journal of Clinical Medicine. MDPI: 10.3390/jcm12144680