EKG – wat je over het elektrokardiografisch onderzoek moet weten
Ik schreef eerder al dat een belangrijk teken van de werking van je lichaam elektrische activiteit is. Lichamelijke processen worden aangestuurd door elektrische impulsen, dus functioneren van je hersenen en je hart wordt grotendeels door elektriciteit geregeld. Elektrokardiografie is de onderzoeksmethode die de elektrische activiteit van je hart registreert, uitgevoerd met een EKG- of voluit elektrokardiograafapparaat.
Het EKG is een van de meest uitgevoerde medische diagnostische onderzoeken. Het dient voor de snelle herkenning van hartproblemen en het observeren van de toestand van je hart. Een EKG-apparaat is standaarduitrusting in elke spreekkamer en in ambulances.
Tegenwoordig hebben sommige persoonlijke elektronische apparaten, zoals slimme horloges, ook een EKG-monitorfunctie. Het is goed om te weten dat deze gadgets geen diagnostische waarde hebben en hoofdzakelijk alleen bij bepaalde ritmestoornissen kunnen helpen met detectie.
De noodzaak van een EKG-onderzoek wordt meestal door je behandelend arts bepaald en op basis daarvan wordt het gemaakt.
Waarom gebruiken we een EKG?
Het is een niet-invasieve (dus zonder inbrengen in het lichaam), pijnloze methode. Een diagnostisch bruikbare opname duurt doorgaans 10 seconden. Het volledige onderzoek — uitkleden, elektroden aanbrengen, registreren, aankleden — neemt maar enkele minuten in beslag.
Het is geschikt voor het diagnosticeren van verstoringen in de elektrische activiteit of de bloedcirculatie van het hart, bij alle leeftijdsgroepen. Bijvoorbeeld voor het opsporen van:
- hartritmestoornissen (aritmieën) – die in veel verschillende vormen kunnen voorkomen
- pijn op de borst (angina pectoris)
- het herkennen van vernauwde of afgesloten kransslagaders (coronaire hartziekte)
- directe detectie van een acuut hartinfarct
- achteraf herkenning van eerder doorgemaakt hartinfarct
- controle van behandelingen, bijvoorbeeld van een pacemaker of de effectiviteit van medicatie.
Wanneer kan een EKG nodig zijn?
Gewoonlijk wordt een onderzoek verricht als je één of meer van de volgende tekenen of klachten bij jezelf bemerkt:
- pijn op de borst
- duizeligheid, vergeetachtigheid of verwardheid
- hartkloppingen
- snelle of bijzonder hoge hartslag
- kortademigheid
- zwakte, vermoeidheid of verlies/vermindering van bewegingsvermogen van bepaalde lichaamsdelen.
Over het algemeen is een elektrokardiografisch onderzoek niet nodig wanneer het risico op hartproblemen laag is, vooral bij mensen zonder symptomen. Bijvoorbeeld bij kniepijn is er duidelijk geen verband met het hart en wordt daarom geen EKG gemaakt.
Als hartziekten in je familie (ouders, broers/zussen) frequent voorkomen, wordt regelmatige EKG-screening aanbevolen, ook als je geen klachten hebt.
Langdurige EKG-registratie
Boven vermeldde standaard EKG registreert de elektrische activiteit van het hart in 10 seconden. Veel hartgerelateerde klachten zijn constant aanwezig en zijn daardoor direct met één opname aantoonbaar.
Er zijn echter ritmestoornissen of circulatiestoornissen die optreden en na korte tijd weer verdwijnen. Tegen de tijd dat je bij de praktijk aankomt, kan op de EKG-opname alleen de herstelde normale situatie zichtbaar zijn.
Als je klacht regelmatig "aan/uit" gaat, kan langdurige EKG-registratie nodig zijn.
- Holter-apparaat: een klein draagbaar apparaat dat continu de elektrische signalen van het hart registreert. Meestal draag je het 24 of 48 uur. In één dag krijgt je hart gemiddeld 80.000–120.000 slagen, en het apparaat neemt ze allemaal op, zonder uitzondering.
Het apparaat analyseert niet; het registreert alleen. De analyse vindt plaats wanneer je het apparaat terugbrengt naar de praktijk en de gegevens worden uitgelezen. Artsen zoeken met behulp van een computer naar afwijkingen en verborgen problemen. - Eventmonitor (gebeurtenismonitor): dit draagbare apparaat lijkt op het Holter-apparaat.
Het belangrijkste verschil is dat dit apparaat niet continu opneemt, maar de binnenkomende hartsignalen voortdurend analyseert en de opname start wanneer het een afwijking detecteert.
Vanwege de kleinere opslagcapaciteit verbruikt een dergelijk apparaat minder energie, en is het daarom geschikt voor langduriger onderzoeken dan de Holter-monitor. Een onderzoek kan 7–30 dagen duren.
Naast automatische werking kun je — als je klachten voelt — een knop indrukken en begint het apparaat met opnemen.
Risico's
Het EKG-onderzoek is volledig ongevaarlijk en veilig. Er is geen risico op elektrocutie, omdat er geen elektrische energie het lichaam in wordt gestuurd vanuit het apparaat. Integendeel: via de elektroden op je lichaam wordt de elektrische activiteit van het hart geregistreerd.
Bij het verwijderen van de elektroden kun je een gevoel krijgen alsof er een groot pleisterstuk wordt losgetrokken.
Als zuig-elektroden worden gebruikt (die met vacuüm op je huid blijven zitten), kan op de plaats van de elektrode een "zuigplekje" ontstaan, als gevolg van plaatselijke vaatverwijding. Dit verdwijnt binnen enkele minuten.
Bij dunne huid, fragiele capillairen of bloedingsneiging kan langdurig zuigen zelfs tot blauwe plekken leiden. Dit is niet gevaarlijk, maar kan onaangenaam zijn. Als je van zo'n aandoening weet, meld dit dan aan degene die het onderzoek uitvoert en vraag om in plaats van zuig-elektroden zelfklevende elektroden te gebruiken.
Zelfklevende elektroden zijn bovendien hygiënischer dan opeenvolgend op meerdere patiënten gebruikte zuigballon-electroden. In ons land worden zelfklevende elektroden zelden gebruikt omdat ze duurder zijn dan zuigballonnen.
Bij een gevoelige huid kan onder de elektrode roodheid ontstaan. Dit wijst op een contactallergie voor een van de componenten van de gel of lijm die in de elektrode wordt gebruikt. Zodra de elektrode wordt verwijderd, verdwijnt de uitslag snel.
Hoe bereid je je voor op een EKG-onderzoek?
Voor een algemeen EKG is geen voorbereiding nodig.
Meld je medicijnen en voedingssupplementen — deze kunnen de uitslag van het onderzoek beïnvloeden.
Geef aan als je contactallergie hebt voor zelfklevende elektroden of als een zuigballon eerder bij jou een blauwe plek veroorzaakte.
Hoe verloopt het onderzoek?
Het onderzoek vindt meestal plaats in de dokterspraktijk of onderzoekskamer. Meestal voert een EKG-secretaresse of een andere specialist het uit. In sommige gevallen kan je huisarts of de ambulancearts het ook bij je thuis doen.
Voorbereiding
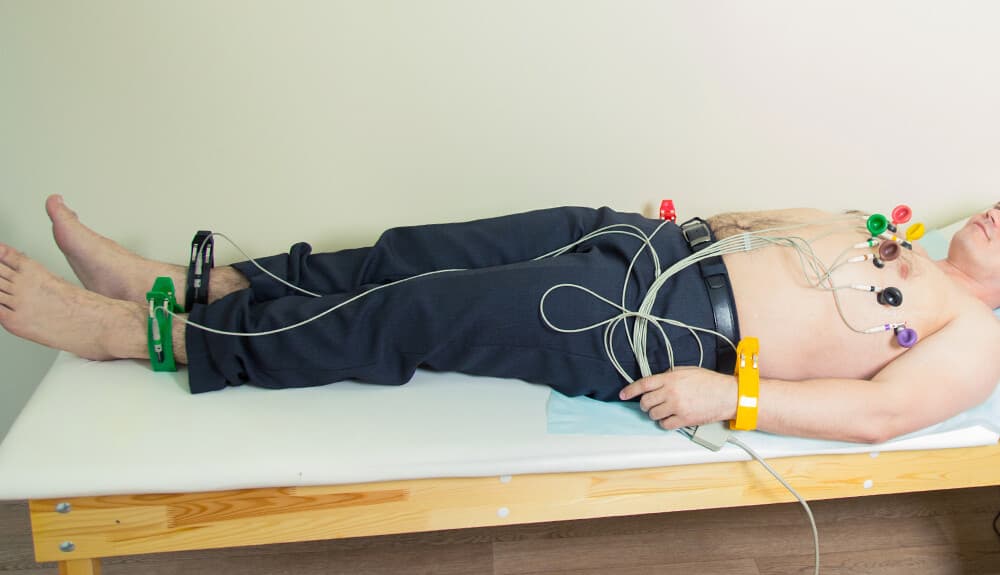
Degene die het onderzoek uitvoert kan je informeren over wat er gaat gebeuren. Men zal je vragen je schoenen, sokken of kousen uit te doen. Doe bovenkleding uit, inclusief de beha. Verwijder ketting en polshorloge.
Als je klaar bent, wordt gevraagd op een onderzoekstafel te gaan liggen.
Bij het maken van een EKG worden de elektroden bij iedereen op dezelfde plaatsen aangebracht. Als er sterke beharing op de plaatsen van de elektroden zit, moet deze worden weggeschoren. Door "omwille van het verwijderen van haar" verkeerd geplaatste elektroden kan het EKG vervormd raken en tot foutieve resultaten leiden. Daarom is het in je eigen belang beter de ontharing toe te staan.
Tijdens het onderzoek
Bij een gebruikelijk EKG zijn 4 sensorelektroden aangesloten op je ledematen (aan enkels en polsen). Daarnaast worden 6 elektroden op de voorkant van je borstkas geplaatst, van rechts naar links. In sommige speciale gevallen kunnen nog 3 elektroden op je rug (langs de wervelkolom) worden aangebracht (zodat het onderzoek niet liggend, maar zittend plaatsvindt).
De elektroden zijn met kabels verbonden met de elektrokardiograaf, dus het EKG-apparaat. Dit registreert de elektrische signalen die tijdens je hartslagen ontstaan.
De computer in het apparaat verwerkt de informatie en geeft deze weer als golven op het scherm of registreert ze op papier.
Adem tijdens het onderzoek rustig in en uit in een normaal ritme. Ga comfortabel liggen en span je spieren niet aan. Beweging, spreken of beven tijdens het onderzoek kan de resultaten verstoren. Als je het koud hebt, vraag dan om een deken.
Het gebruikelijke EKG-onderzoek is van begin tot eind binnen enkele minuten afgerond.
Na het onderzoek
De EKG-opname beïnvloedt je lichaam op geen enkele wijze, dus er is na het onderzoek geen speciale rust of voorzichtigheid nodig. Je kunt je dagelijkse activiteiten gewoon voortzetten.
Resultaten
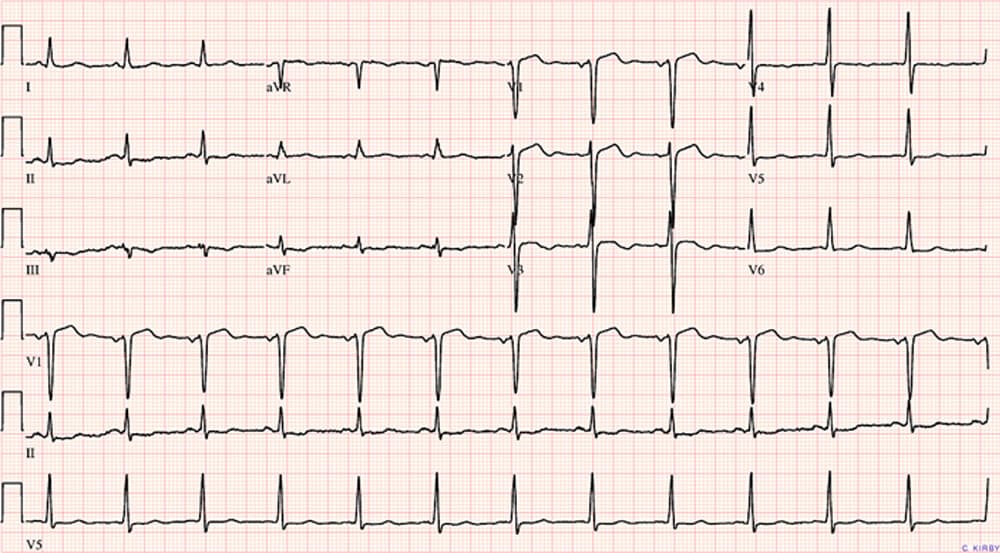
Een EKG-opname ziet er meestal zo uit. De vele lijnen zeggen je misschien niet veel. Voor een deskundige arts kan één blik vaak de afwijking tonen. Soms is enkele minuten analyse of meting nodig. Daardoor kan de uitslag je al enkele minuten na het onderzoek worden meegedeeld.
Als het elektrokardiogram normaal is, is meestal geen verder hartonderzoek nodig.
Als de uitslag afwijkingen toont, kan herhaling van het EKG of aanvullend diagnostisch onderzoek nodig zijn, zoals bloedonderzoek, een long-/borströntgenfoto of een hart-echografie. De behandeling hangt af van wat je klachten veroorzaakt.
Waar let de arts op bij het EKG?
Voor de arts is de EKG-golf een schat aan informatie. Bij de beoordeling let men vooral op de volgende punten:
Polsslag
De polsslag kun je voelen en tellen aan je pols of op de halsslagaders.
Het EKG toont ook het aantal hartslagen als de pols niet voelbaar of waarneembaar is, bijvoorbeeld doordat een dikke vetlaag deze bedekt. Of als de pols te snel of te onregelmatig is om nauwkeurig te tellen.
Op de opname is dan toch precies vast te stellen of er sprake is van een abnormaal hoge hartslag (tachycardie) of een lage hartslag (bradycardie).
Hartritme
Het EKG is uitstekend in het opsporen van hartritmestoornissen (aritmie). In de bovenstaande afbeelding zie je in één oogopslag dat de golven (de afzonderlijke hartcontracties) ritmisch, regelmatig en met gelijke tussenpozen verschijnen. Bij ritmestoornissen valt deze regelmaat weg en zijn de ritmefouten direct zichtbaar.
Ritmestoornissen worden veroorzaakt door een storing in het elektrische systeem van het hart. Daarnaast kunnen bepaalde geneesmiddelen (bijvoorbeeld bètablokkers), cocaïne, amfetaminen en ook vrij verkrijgbare middelen tegen verkoudheid en allergie aritmieën uitlokken.
Structurele afwijkingen
De grootte (hoogte) van de EKG-afleidingen en hun verhouding tot elkaar wijzen op vergroting van de hartkamers of hartwanden, hartafwijkingen en andere hartproblemen. Op basis van deze EKG-signalen kunnen aanvullende onderzoeken (borströntgen, hart-echografie, enz.) worden aanbevolen.
De bloed- en zuurstoftoevoer van het hart
Het EKG-onderzoek wordt het meest uitgevoerd bij klachten van pijn op de borst. De arts zoekt in dat geval naar EKG-tekenen van zuurstoftekort in de hartspier. Wanneer de hartspier onvoldoende bloed krijgt, raken de hartspiercellen zuurstofarm, wat sterke pijn op de borst kan veroorzaken (angina pectoris, oftewel drukkende pijn op de borst).
Het zuurstoftekort veroorzaakt veranderingen in de EKG-golf en geeft zelfs aan welk gebied van het hart is aangedaan.
Op basis van EKG en symptomen kunnen verdere onderzoeken nodig zijn om vast te stellen of de doorbloedingsstoornis tijdelijk is (instabiele angina) of langdurig (hartinfarct). Terwijl de eerstgenoemde vorm soms met medicatie kan worden behandeld, vereist de laatste onmiddellijk intensieve zorg en ingrijpen.
Hartinfarct
Op het EKG veroorzaakt een eerder doorgemaakt of zich momenteel ontwikkelend hartinfarct afwijkingen die tevens als bewijs kunnen dienen.
Op welke van de 12 afleidingen de infarctverandering zichtbaar is, geeft de arts onmiddellijk informatie over welk deel van de hartspier is aangedaan. Bijvoorbeeld de voorwand, achterwand of onderwand of het tussenschot tussen de hartkamers (septum). Het geeft ook informatie over de omvang van de beschadiging (de grootte van het afgestorven gebied).
Als de arts enige afwijking op de EKG-opname (elektrokardiogram) constateert, kan hij vóór het starten van behandelingen aanvullende onderzoeken voorschrijven.



